L’Atenció Primària és la porta d’entrada de la majoria dels pacients al sistema de salut. Des d’aquí es resolen la majoria dels motius de consulta, se’n deriven un percentatge petit perquè es resolguin directament en un segon nivell i la resta són derivats a un segon nivell per valoració diagnòstica i/o terapèutica però retornaran i seran seguits conjuntament amb l’especialitzada.
Dotar l’Atenció Primària d’eines per millorar el grau de resolució i derivar selectivament els problemes que realment no es poden resoldre aquí beneficia al pacient perquè li evita molèsties, angoixes i desplaçaments innecessaris, genera satisfacció als professionals de l’AP perquè millora la seva competència clínica, els professionals de l’especialitzada no veuen les llistes diàries i els casos complexes interferits per consultes banals, i redueix despesa al sistema sanitari.
En els últims anys molts professionals de l’Atenció Primària han anat adquirint habilitats en tècniques relativament senzilles però que poden ser de gran ajuda en un moment determinat: ecodoppler, ecografia abdominal,… Una d’aquestes tècniques molt utilitzada ja entre dermatòlegs però encara poc emprada entre metges de família és la dermatoscòpia.
La dermatoscòpia és una tècnica no invasiva que mitjançant un sistema òptic amb llum polaritzada evita la refracció de la llum sobre l’estrat corni i permet veure estructures de la pell que són invisibles a ull nu. Va ser desenvolupada inicialment pel diagnòstic de les lesions pigmentades cutànies però ara també s’utilitza per altres camps de la dermatologia. S’ha vist que a l’AP l’ús del dermatoscop augmenta considerablement la sensibilitat per la detecció de lesions malignes sense reduir l’especificitat en comparació amb l’examen a ull nu. La sensibilitat per detectar un melanoma a ull nu per un metge d’atenció primària és d’un 50%. Hi ha estudis que mostren que els metges d’AP després d’un dia de formació en la utilització del dermatoscop augmenten la seva sensibilitat en un 25%. Malgrat això, s’ha d’entendre sempre com una eina més i recordar que el pilar fonamental pel diagnòstic segueix essent l’anamnesi i la visualització macroscòpica de les lesions.
Importància del càncer cutani
El càncer cutani representa 1/3 dels càncers de l’organisme. El 50% de les persones de >65 anys faran un càncer cutani al llarg de la seva vida i un 25% en faran més d’un. Entre els càncers cutanis el melanoma maligne és el menys freqüent (3-5%) però el més agressiu i representa el 75% de la mortalitat per càncer cutani. A Catalunya la incidència s’ha multiplicat per 3.5 en els homes i per 2.5 en les dones en els últims 20 anys.
Els principals factors de risc per l’aparició d’un melanoma maligne apareixen en la Taula nº1.
| Taula nº1: Factors de risc de melanoma maligne |
| Antecedents personals de melanoma |
| Presència de >5 nevus atípics o síndrome de nevus displàsic |
| Presència de >50 nevus i sobretot >100 |
| Pèl roig (més quantitat de feomelanina) |
| Fototipos I y II |
| Efèlides |
| Exposició intensa a radiació UV (cremades solars) |
| Antecedents de melanoma en familiars de 1er grau |
En quant a prevenció primària és important evitar les hores punta de sol, utilitzar cremes de protecció solar amb factor alt i mesures de barrera (barrets, samarretes…).
Pel que fa a la prevenció secundària el diagnòstic precoç de les lesions cutànies canceroses és l’única acció que disminueix la incidència de melanoma maligne i augmenta la supervivència dels pacients que ja el tenen. De totes maneres no hi ha evidència suficient per recomanar el cribratge anual per part del metge o del propi pacient i s’aconsella únicament mantenir una actitud vigilant i activa i aprofitar per inspeccionar la pell dels pacients quan els explorem per altres motius.
El diagnòstic de lesions cutànies pigmentades
La regla ABCD per a la valoració de les lesions cutànies pigmentades va ser ideada l’any 1985 però continua sent molt útil en l’actualitat. Des de l’any 2004 s’hi va afegir la E de l’evolució i s’ha vist que justament aquesta és la més específica de melanoma. Taula nº2.
| Taula nº2: Regla ABCDE |
| Asimetria |
| Bordes- marges |
| Color |
| Diàmetre >6mm |
| Evolució |
Utilitzant aquesta regla davant d’una lesió cutània pigmentada la sensibilitat pels metges d’Atenció Primària a l’hora de diagnosticar un melanoma és d’aproximadament un 50% (igual que tirar una moneda).
Una altra ajuda per la detecció precoç és l’anomenat The ugly duckling sign, que aconsella prestar especial atenció a una lesió pigmentada amb aspecte molt diferent a la resta de lesions del mateix pacient.
I és en aquest punt on la Dermatoscòpia pot ser de gran ajuda per acabar de discernir si ens trobem davant d’una lesió benigna o amb sospita de malignitat i per tant si cal la biòpsia cutània que ens donarà el diagnòstic definitiu.
El paper de la Dermatoscòpia
Podem utilitzar dos tipus de dermatoscops: dermatoscops d’il·luminació de contacte (DIC) que utilitzen un líquid en la interfase o bé dermatoscops equipats amb lents de llum polaritzada (que no necessiten líquid a la interfase ni el contacte directe amb la pell) però la majoria d’estructures i colors són equivalents pels dos tipus.
A través del dermatoscop la eumelanina adopta un espectre de colors en funció principalment de la profunditat en la pell. En la capa còrnia és negra, en la resta de l’epidermis i la dermis superficial és marró, a la dermis papil·lar gris i a la dermis inferior i reticular blava. Quan un tumor té molta melanina a diferents nivells el veiem negre. A part de la melanina pròpiament també podem veure altres colors, per exemple el vermell de l’hemoglobina, el blanc de la despigmentació o la cicatrització, el groc del material sebaci o la hiperqueratosi, el taronja del material serohemàtic en una ulceració superficial o el negre fosc de la sang coagulada.
D’una manera senzilla, pràctica i molt orientada a l’Atenció Primària l’aproximació a una lesió cutània des del punt de vista dermatoscòpic es fa en dues etapes:
1- Diferenciar entre lesions melanocítiques i no melanocítiques. Les lesions melanocítiques presenten alguna de les 5 estructures típiques descrites a la Taula nº3.
| Taula nº3: Característiques de les lesions melanocítiques | |
| Reticle pigmentat típic. Estructura en xarxa de color marró o negre amb un patró que s’assembla a un rusc d’abelles. | 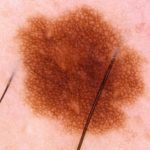 |
| Patró globular: estructures de color marró, negre o vermell rodones o ovalades, de diàmetre superior a 0.1mm. A vegades poden estar agrupades formant un patró en empedrat.
|
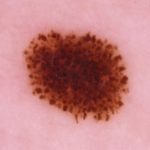 |
| Patró paral·lel: pigmentació en bandes paral.leles que ocupen les crestes o els solcs de les lesions acrals.
|
 |
| Pigmentació blau homogeni:pigmentació blava amb marges irregulars recoberta d’un vel blanquinós que li dóna aspecte de vidre esmerilat.
|
 |
| Línees o projeccions: estructures lineals en el marge de la lesió.
|
 |
Quan no compleixen cap d’aquests 5 criteris les classifiquem com a no melanocítiques i hauríem d’intentar reconèixer algunes de les estructures de cada lesió específica. Les més habituals amb les seves característiques es mostren en la Taula nº4.
| Taula nº4: Principals lesions no melanocítiques |
|
| Queratosi seborreica
Pseudoquists de milium (estructures circulars de color blanc o groc, indicat amb fletxes), taps cornis (estructures rodones marrons o negres), fissures i crestes (depressions lineals irregulars, si n’hi ha moltes recorden la superfície cerebral), vasos en forqueta amb halo blanc (indicats amb cercle), final del marge sobtat, marge corcat (apolillat), àrees en empremta digital. |
 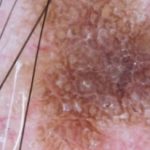 |
| Carcinoma basocel.lular
Àrees en fulla d’arç (extensions bulboses de color marró a gris-blau amb forma semblant a una fulla d’arbre, que no estan en contacte amb altres àrees pigmentades. Indicades amb fletxes), estructures en roda de carro (projeccions radials, marrons, gris o blau amb confluència central hiperpigmentada), glòbuls blau-blanc múltiples, nius grans ovoides blaus, telangiectàsies ramificades (vasos grans i ramificats, ben definits en la superfície del tumor), ulceració (indicat amb cercle). |
 |
| Dermatofibroma
Pegat blanc central, reticulació fina perifèrica. |
 |
| Hemangiomes
Llacunes vermelles, blavoses o negres. |
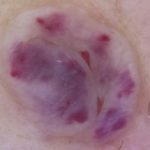 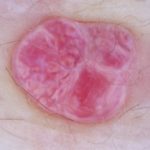 |
2- Quan tenim una lesió melanocítica hem de distingir si és benigna o sospitosa de malignitat
S’ha desenvolupat un algoritme simplificat, la llista dels tres punts, útil per ulls menys experimentats en dermatoscòpia i que és simple, precisa i reproductible per la detecció del càncer de pell. Ideal per l’Atenció Primària. L’objectiu és identificar totes les lesions potencialment malignes, incloent el carcinoma basocel·lular i el melanoma amb un alt nivell de sensibilitat (fins a un 96%). L’especificitat per contra oscil.la entre 32% per no experts i d’un 94% en experts.
Avalua la presència de tres criteris dermatoscòpics:
- Asimetria (de colors o estructura dermatoscòpica) en un o dos eixos perpendiculars: es divideix la lesió en dues parts el més simètriques possibles i amb un altre eix perpendicular a aquest. Es valora l’asimetria de colors i estructures però no de forma de la lesió.
- Reticle pigmentat atípic: amb orificis irregulars i línies gruixudes.
- Àrees de color blanc/blau
La presència de 2 o més d’aquests criteris és sospitosa de malignitat i obliga a completar l’estudi. A continuació, Taula 5, alguns exemples clars.
| Taula 5: Exemples de sospita de malignitat | |
| Nevus displàsic
Patró reticular amb hipopigmentació central. Zona de reticle pigmentat típic (fletxa), zona de reticle pigmentat atípic (cap de fletxa) i zona de regressió (cercle). |
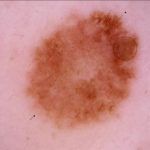 |
| Nevus displàsic
Patró reticular en forma de hipo/hiperpigmentació multifocal. Zones de reticle atípic (línies gruixudes, orificis irregulars) al centre de la lesió que es difumina cap a la perifèria. |
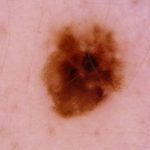 |
| Melanoma d’extensió superficial
Reticle pigmentat atípic (punta de fletxa), reticle invertit (fletxa), regressió blanca (asterisc) i regressió gris (cercles). |
 |
| Melanoma lentiginós i acral
Patró paral·lel de la cresta (fletxes), punts marró fosc de distribució asimètrica i vel blau-blanc (asterisc). |
 |
Evidentment la dermatoscòpia dóna per molt més i si algú vol aprofundir-hi podrà arribar a diagnòstics molt més acurats. Entre la bibliografia podreu trobar algun recurs interessant per avançar en el seu coneixement.
Bibliografia
1. www.dermatoweb.net Font d’on provenen les imatges.
2. Malvehy J, Puig S, Braun RP, Marghoob AA, Kopf AW. Manual de dermatoscopia. BCN Art Directe S.L. Barcelona 2006.
3. www.genomel.org/dermoscopy/index.html És un tutorial molt interessant sobre dermatoscòpia que han elaborat dermatòlegs de l’Hospital Clínic de Barcelona.
4. www.dermatlas.org
5. Shenenberger DW. Cutaneos Malignant Melanoma: A Primary Care Perspective. Am Fam Physician. 2012 Jan 15;85(2):161-16
6. Gary N Fox. Dermoscopy: An invaluable tool for evaluating skin lesions. Am Fam Physician. 2008 Sep 15;78(6):704-706
Citació
Autora: Ballarín, Àngels
Títol article: Dermatoscòpia a l’Atenció Primària
Nom revista: APSalut. Volum 1. Número 2. Article 7
Data: 26 de març de 2013

